10.3 Trastornos del Estado de Ánimo y de Ansiedad
Trastornos del Estado de Ánimo y de Ansiedad
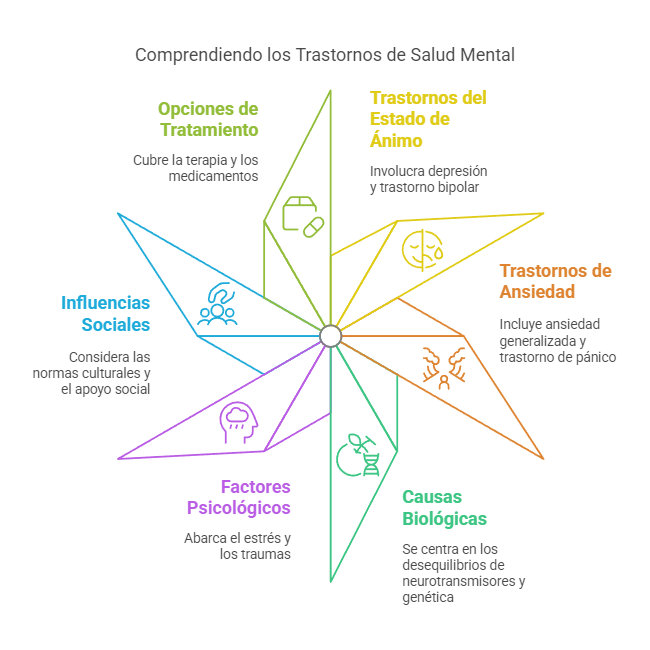
Los trastornos del estado de ánimo y de ansiedad son dos de los trastornos psicológicos más comunes y prevalentes a nivel mundial, afectando a millones de personas cada año. A pesar de que ambos trastornos se distinguen por sus características particulares, también comparten una serie de elementos comunes en cuanto a sus causas, manifestaciones y consecuencias en la vida de quienes los padecen. Los trastornos del estado de ánimo, como la depresión y el trastorno bipolar, están marcados por alteraciones significativas en el estado emocional de las personas, mientras que los trastornos de ansiedad, como el trastorno de ansiedad generalizada y el trastorno de pánico, se caracterizan por niveles excesivos de miedo, preocupación y tensión. Ambos trastornos no solo afectan el bienestar emocional de los individuos, sino que también tienen un impacto profundo en su funcionamiento diario, sus relaciones interpersonales y su calidad de vida en general.
Los trastornos del estado de ánimo son condiciones que involucran una alteración del estado emocional o afectivo de una persona, lo que puede generar una profunda tristeza o una sensación de euforia excesiva. La depresión, uno de los trastornos del estado de ánimo más comunes, se manifiesta a través de síntomas como tristeza persistente, pérdida de interés en actividades previamente placenteras, fatiga extrema, y pensamientos negativos sobre uno mismo y el futuro. Por otro lado, el trastorno bipolar se caracteriza por fluctuaciones extremas en el estado de ánimo, que incluyen episodios de manía (un estado de euforia excesiva) seguidos de episodios de depresión. Estas alteraciones del estado de ánimo no solo tienen efectos devastadores sobre la salud emocional de las personas, sino que también pueden interferir gravemente en su capacidad para llevar una vida funcional y satisfactoria.
El trastorno de ansiedad generalizada (TAG) es uno de los trastornos de ansiedad más prevalentes y se caracteriza por una preocupación constante y excesiva acerca de una amplia variedad de situaciones cotidianas, como el trabajo, la salud, la familia, o las relaciones interpersonales. A diferencia de las preocupaciones normales que todos experimentamos de vez en cuando, la ansiedad en el TAG es persistente y abrumadora, lo que puede interferir en la vida diaria de quienes lo padecen. Además, los individuos con TAG a menudo experimentan síntomas físicos como tensión muscular, fatiga, irritabilidad, dificultad para concentrarse, y trastornos del sueño. Aunque la ansiedad es una respuesta natural del cuerpo a situaciones estresantes, cuando esta se vuelve crónica y desproporcionada, puede convertirse en un trastorno debilitante que afecta la calidad de vida de la persona.
El trastorno de pánico es otro trastorno de ansiedad caracterizado por la aparición de ataques de pánico recurrentes e inesperados, que se caracterizan por un temor intenso y una serie de síntomas físicos, como palpitaciones, sudoración, dificultad para respirar, mareos, y una sensación de desmayo inminente. Estos ataques pueden ocurrir sin previo aviso y a menudo conducen a un temor constante de que ocurran nuevamente, lo que puede llevar a la persona a evitar situaciones en las que sienta que podría experimentar un ataque de pánico. Este trastorno puede desencadenar una serie de comportamientos de evitación que limitan significativamente la vida del individuo, creando un ciclo de ansiedad que puede ser difícil de romper.
A pesar de que los trastornos del estado de ánimo y de ansiedad son entidades clínicas distintas, existe una superposición considerable entre ambos. De hecho, se ha encontrado que las personas que padecen un trastorno del estado de ánimo, como la depresión, tienen un mayor riesgo de desarrollar trastornos de ansiedad, y viceversa. Esto puede deberse a la interrelación entre los sistemas biológicos que regulan el estado de ánimo y la ansiedad, así como a la forma en que los factores psicológicos y sociales pueden influir en el desarrollo de ambos tipos de trastornos. Por ejemplo, una persona que experimenta un episodio depresivo puede desarrollar ansiedad debido a la incertidumbre sobre el futuro o a la percepción de que no puede manejar la situación en la que se encuentra. A su vez, una persona con ansiedad crónica puede comenzar a sentirse abrumada por sus preocupaciones, lo que podría precipitar una depresión.
En términos de las causas de los trastornos del estado de ánimo y de ansiedad, se reconoce que estos son el resultado de una compleja interacción de factores biológicos, psicológicos y sociales. En el ámbito biológico, se ha identificado que los desequilibrios en los neurotransmisores, como la serotonina y la dopamina, juegan un papel crucial en la regulación del estado de ánimo y la ansiedad. Estos desequilibrios pueden ser causados por factores genéticos, lo que significa que las personas con antecedentes familiares de trastornos emocionales tienen un mayor riesgo de desarrollarlos. Además, el estrés crónico, las experiencias traumáticas y las dificultades sociales también son factores que contribuyen al desarrollo y la exacerbación de estos trastornos.
El estrés, en particular, es un factor desencadenante importante tanto en los trastornos del estado de ánimo como en los de ansiedad. Las personas que están expuestas a niveles elevados de estrés durante períodos prolongados pueden experimentar alteraciones en su sistema nervioso, lo que puede hacer que se vuelvan más susceptibles a desarrollar trastornos emocionales. Las dificultades laborales, las presiones familiares, las pérdidas significativas, o los problemas financieros son ejemplos comunes de fuentes de estrés que pueden desencadenar trastornos de ansiedad y del estado de ánimo. En algunos casos, un evento traumático específico, como un accidente o la muerte de un ser querido, puede ser el catalizador de un trastorno de ansiedad o depresión.
A nivel social y cultural, los trastornos del estado de ánimo y de ansiedad también pueden estar influenciados por las normas y expectativas sociales. Las sociedades que promueven altos estándares de éxito y logros pueden ejercer una presión adicional sobre los individuos, lo que puede contribuir a la aparición de trastornos emocionales, especialmente en aquellos que sienten que no cumplen con las expectativas sociales o personales. La falta de apoyo social, la discriminación, y la exclusión social también son factores que pueden aumentar la vulnerabilidad a estos trastornos. En contraposición, las personas que cuentan con una red de apoyo fuerte, que reciben cuidados emocionales adecuados, y que tienen acceso a recursos terapéuticos son más propensas a enfrentar de manera efectiva los desafíos emocionales y superar los trastornos del estado de ánimo y ansiedad.
El tratamiento de los trastornos del estado de ánimo y de ansiedad puede ser altamente efectivo cuando se aborda de manera integral. Los enfoques terapéuticos incluyen la psicoterapia, los medicamentos, o una combinación de ambos. La terapia cognitivo-conductual (TCC) es una de las formas más efectivas de tratamiento para los trastornos de ansiedad, ya que ayuda a los pacientes a identificar y modificar patrones de pensamiento negativos que contribuyen a su ansiedad. Además, la TCC también se ha demostrado eficaz en el tratamiento de la depresión, ya que enseña a los pacientes a cambiar sus pensamientos destructivos y a adoptar una perspectiva más realista y positiva.
Los antidepresivos y los ansiolíticos son medicamentos comúnmente recetados para tratar estos trastornos. Los inhibidores selectivos de la recaptación de serotonina (ISRS) y los inhibidores de la recaptación de serotonina-norepinefrina (IRSN) son opciones populares para tratar tanto la depresión como la ansiedad. Estos medicamentos ayudan a equilibrar los neurotransmisores en el cerebro, mejorando el estado de ánimo y reduciendo los síntomas de ansiedad. Sin embargo, los medicamentos no son una solución a largo plazo por sí solos, y se recomienda que se utilicen en combinación con otras formas de tratamiento, como la terapia psicológica y los cambios en el estilo de vida.
En cuanto a la prevención, existen enfoques que incluyen la identificación temprana de los síntomas y el acceso rápido a tratamientos efectivos. La educación sobre la salud mental, la reducción del estigma en torno a los trastornos emocionales, y el fomento de un estilo de vida saludable son aspectos fundamentales para prevenir el desarrollo de estos trastornos. Además, los programas de intervención temprana que ayudan a las personas a manejar el estrés, las emociones y las dificultades de la vida pueden ser clave para reducir la prevalencia de los trastornos del estado de ánimo y de ansiedad en la población general.
Finalmente, la comprensión de los trastornos del estado de ánimo y de ansiedad, así como la implementación de intervenciones eficaces, es crucial para mejorar la salud mental global. Estos trastornos afectan a personas de todas las edades, géneros, y culturas, y son responsables de una gran carga en términos de sufrimiento personal, discapacidad y costos para los sistemas de salud. Abordar estos trastornos desde una perspectiva multidimensional, que incluya el apoyo psicológico, la intervención farmacológica, y la modificación de factores sociales y ambientales, es esencial para mejorar el bienestar de aquellos que luchan con estos desafíos emocionales.
Trastornos depresivos: Tipos de depresión, síntomas, causas y enfoques terapéuticos en la psicopatología
Los trastornos depresivos constituyen un conjunto de afecciones mentales que se caracterizan principalmente por una sensación de tristeza profunda, pérdida de interés en actividades cotidianas y una serie de otros síntomas que afectan negativamente el bienestar emocional y físico de una persona. Estas afecciones no deben considerarse simples estados de tristeza, sino como enfermedades complejas que involucran aspectos biológicos, psicológicos y sociales. La depresión es una de las causas más comunes de discapacidad en el mundo y afecta a millones de personas de todas las edades.
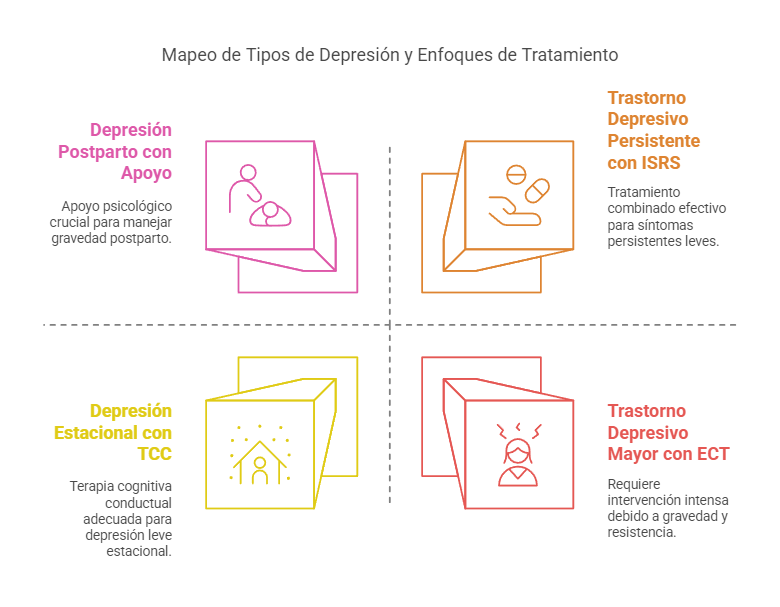
La depresión no tiene una única forma ni causa, sino que se presenta de diversas maneras, lo que complica su diagnóstico y tratamiento. Algunas de las formas más comunes de depresión incluyen el trastorno depresivo mayor, que se caracteriza por síntomas graves y debilitantes, y el trastorno depresivo persistente, también conocido como distimia, que implica síntomas menos intensos pero que duran un periodo largo. Además, existen otros trastornos como la depresión estacional, que afecta principalmente durante los meses más fríos debido a la falta de luz solar, y la depresión postparto, que se presenta en mujeres después del parto, a menudo relacionada con los cambios hormonales y emocionales propios de esta etapa.
Los síntomas de la depresión varían entre las personas, pero existen algunos comunes, como la tristeza constante, la pérdida de interés en las actividades que antes eran placenteras, el cansancio extremo, los trastornos en el sueño, la pérdida de apetito o el aumento del mismo, y sentimientos de inutilidad o culpa. En casos graves, la depresión puede llevar a pensamientos suicidas, lo que resalta la importancia de la atención médica inmediata para quienes se encuentren atravesando esta enfermedad. El impacto de la depresión no solo afecta el bienestar emocional del individuo, sino que también interfiere con su capacidad para funcionar en su vida diaria, en el trabajo, la escuela o las relaciones sociales.
Las causas de la depresión son variadas, y aunque los factores biológicos juegan un papel fundamental, los aspectos psicológicos y ambientales también son determinantes. En términos biológicos, se ha comprobado que la depresión está relacionada con desequilibrios en los neurotransmisores, que son las sustancias químicas responsables de la comunicación entre las células cerebrales. En particular, los desequilibrios en neurotransmisores como la serotonina, la noradrenalina y la dopamina están asociados con los síntomas de la depresión. Estos neurotransmisores están implicados en la regulación del estado de ánimo, la motivación y las respuestas al estrés, y su alteración puede desencadenar los síntomas depresivos.
Además de los factores neuroquímicos, la genética juega un papel crucial en el desarrollo de la depresión. Las personas que tienen antecedentes familiares de trastornos depresivos tienen un mayor riesgo de padecerlos, lo que sugiere que la predisposición genética es un factor importante. Sin embargo, esto no significa que la depresión sea inevitable en todos los casos; los factores ambientales, como las experiencias de vida estresantes, también tienen un gran impacto. El estrés crónico, la pérdida de un ser querido, el abuso o la violencia, entre otros factores, son disparadores comunes de la depresión.
El tratamiento de la depresión es multifacético y depende de la gravedad y el tipo de trastorno. En general, el tratamiento suele incluir una combinación de psicoterapia, medicación y, en algunos casos, terapias de estimulación cerebral. La psicoterapia es una de las formas más efectivas de tratamiento, especialmente la terapia cognitivo-conductual, que ayuda a los pacientes a identificar y modificar los patrones de pensamiento negativos que contribuyen a su depresión. Esta terapia también trabaja en mejorar la manera en que el paciente responde a situaciones estresantes, con el objetivo de reducir el impacto de los pensamientos depresivos.
Los medicamentos antidepresivos, como los inhibidores selectivos de la recaptación de serotonina (ISRS) y los antidepresivos tricíclicos, pueden ser útiles para corregir los desequilibrios químicos en el cerebro. Estos fármacos ayudan a aumentar los niveles de neurotransmisores como la serotonina y la dopamina, mejorando el estado de ánimo y reduciendo los síntomas depresivos. No obstante, el uso de medicamentos debe ser monitoreado cuidadosamente, ya que pueden generar efectos secundarios y requieren un seguimiento constante por parte de un profesional de la salud.
Además de la psicoterapia y la medicación, el apoyo social es crucial para el tratamiento de la depresión. La participación en grupos de apoyo, el apoyo familiar y el entorno social positivo pueden proporcionar el acompañamiento necesario para la recuperación. En algunos casos, cuando los tratamientos convencionales no son efectivos, se pueden emplear terapias de estimulación cerebral, como la estimulación magnética transcraneal (EMT) o la terapia electroconvulsiva (ECT), que se utilizan en casos graves o resistentes al tratamiento.
Es importante destacar que la depresión, aunque es una condición seria, es tratable. Con el enfoque adecuado, muchas personas pueden superar la depresión y recuperar una vida plena y satisfactoria. La detección temprana y el tratamiento oportuno son esenciales para prevenir complicaciones y mejorar la calidad de vida de los afectados. El estigma asociado a la depresión sigue siendo un obstáculo importante para el tratamiento, por lo que es vital continuar educando a la sociedad sobre la naturaleza de la enfermedad y la importancia de buscar ayuda profesional.
En conclusión, los trastornos depresivos son una de las afecciones mentales más prevalentes y debilitantes a nivel mundial. Su diagnóstico y tratamiento requieren una comprensión profunda de los factores biológicos, psicológicos y sociales que los subyacen. A pesar de los desafíos que presenta la depresión, existen tratamientos eficaces que pueden ayudar a los individuos a manejar sus síntomas y mejorar su calidad de vida. La combinación de psicoterapia, medicación y apoyo social, junto con una atención temprana y especializada, puede marcar la diferencia en la vida de aquellos que luchan contra esta enfermedad.
Trastorno bipolar y sus manifestaciones: Diferencias entre los tipos de trastorno bipolar, ciclos maníacos y depresivos
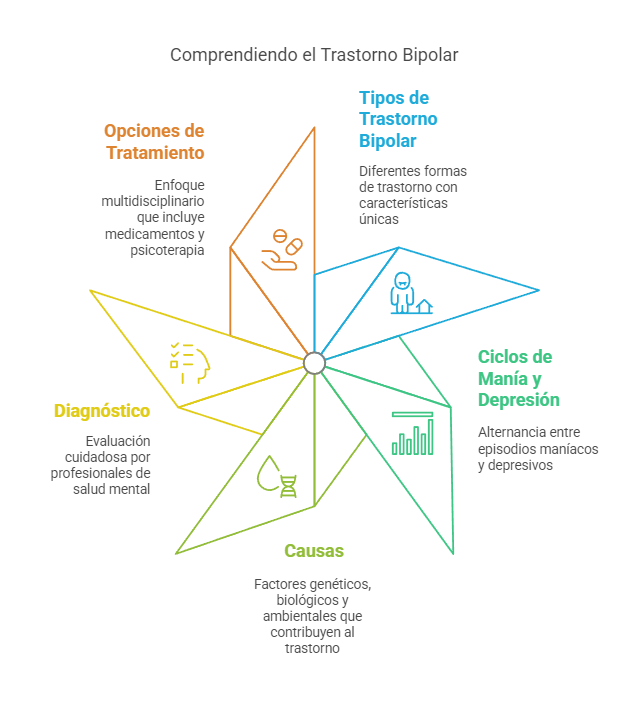
El trastorno bipolar es una enfermedad mental caracterizada por cambios drásticos en el estado de ánimo de una persona, alternando entre episodios de manía y depresión. Estos episodios no son simplemente cambios de humor, sino períodos prolongados que pueden afectar gravemente la capacidad del individuo para funcionar en su vida diaria. Este trastorno se considera crónico y afecta a millones de personas en todo el mundo, aunque su diagnóstico puede ser complejo debido a la diversidad de síntomas y a la superposición de los episodios maníacos y depresivos.
En términos generales, el trastorno bipolar se divide en varios tipos, cada uno con características y patrones de manifestación distintos. El trastorno bipolar I es el tipo más severo y está definido por la presencia de al menos un episodio maníaco completo, que puede ir acompañado de episodios depresivos. La manía es un estado de ánimo elevado y anormalmente irritado, junto con un incremento de la actividad física y mental, que puede llevar a conductas imprudentes o peligrosas. El trastorno bipolar II, por otro lado, implica episodios hipomaníacos (una forma menos grave de manía) y episodios depresivos, pero no llega a tener un episodio maníaco completo, lo que hace que los episodios sean menos intensos pero igualmente disruptivos.
Una de las características distintivas del trastorno bipolar es la alternancia entre ciclos maníacos y depresivos, que pueden variar en frecuencia y duración. Los episodios maníacos se caracterizan por una elevación extrema del estado de ánimo, acompañada de un aumento de energía, agitación, pensamientos acelerados y una falta de juicio que puede resultar en comportamientos peligrosos, como gastar grandes sumas de dinero o asumir riesgos innecesarios. Durante un episodio maníaco, la persona puede sentirse extremadamente optimista, incluso eufórica, pero a menudo pierde la noción de las consecuencias de sus acciones.
Por otro lado, los episodios depresivos del trastorno bipolar se caracterizan por una profunda tristeza, pérdida de interés en las actividades diarias, fatiga extrema, sentimientos de inutilidad o culpa y, en casos graves, pensamientos suicidas. Los síntomas depresivos son similares a los de la depresión mayor, pero en el contexto del trastorno bipolar, estos episodios suelen seguir a los episodios maníacos y alternarse con ellos en ciclos.
Los ciclos de manía y depresión pueden ser de diferentes longitudes, y algunas personas experimentan cambios en su estado de ánimo con mayor frecuencia que otras. En algunos casos, los ciclos se pueden producir con rapidez, con un cambio de manía a depresión en un corto período de tiempo, mientras que en otros casos, los episodios pueden durar meses o incluso más tiempo. Esta variabilidad en la frecuencia y la duración de los episodios es una de las razones por las que el trastorno bipolar puede ser difícil de manejar y tratar.
La causa exacta del trastorno bipolar aún no se comprende completamente, pero se cree que hay una combinación de factores genéticos, biológicos y ambientales que contribuyen a su desarrollo. Las personas con antecedentes familiares de trastorno bipolar tienen un mayor riesgo de desarrollar la enfermedad, lo que sugiere que los factores genéticos juegan un papel importante. Además, los estudios han mostrado que las irregularidades en los neurotransmisores, las sustancias químicas cerebrales que regulan el estado de ánimo, también están implicadas en el trastorno bipolar. Los factores ambientales, como el estrés extremo, los traumas o los cambios significativos en la vida, también pueden desencadenar o empeorar los episodios maníacos o depresivos.
El diagnóstico del trastorno bipolar requiere una evaluación cuidadosa de los síntomas y la historia clínica del paciente. Dado que los síntomas del trastorno bipolar pueden parecerse a los de otros trastornos, como la depresión mayor o los trastornos de ansiedad, es esencial que el diagnóstico sea realizado por un profesional de la salud mental capacitado. Además, debido a la naturaleza fluctuante del trastorno bipolar, el diagnóstico no siempre es inmediato, y a veces se requiere un seguimiento a largo plazo para confirmar el trastorno.
El tratamiento del trastorno bipolar es generalmente multidisciplinario e involucra una combinación de medicamentos y psicoterapia. El objetivo principal del tratamiento es estabilizar los ciclos de manía y depresión y ayudar a la persona a gestionar los síntomas de manera efectiva. Los estabilizadores del ánimo, como el litio, son comúnmente utilizados para controlar los episodios maníacos y prevenir las recaídas. Otros medicamentos, como los antipsicóticos y los anticonvulsivos, también pueden ser utilizados en algunos casos para ayudar a controlar los síntomas maníacos.
La psicoterapia, particularmente la terapia cognitivo-conductual (TCC), es una parte importante del tratamiento del trastorno bipolar. La TCC puede ayudar a las personas a identificar y cambiar los patrones de pensamiento y comportamiento que contribuyen a sus síntomas, así como a desarrollar estrategias de afrontamiento para manejar el estrés y las emociones intensas. Además, el apoyo de la familia y la participación en grupos de apoyo también pueden ser componentes importantes del tratamiento, ya que el trastorno bipolar puede afectar significativamente las relaciones interpersonales.
Es importante destacar que el tratamiento para el trastorno bipolar es a largo plazo y que el manejo de la enfermedad puede ser un proceso continuo. Muchas personas con trastorno bipolar logran llevar una vida plena y satisfactoria con el tratamiento adecuado, pero el seguimiento constante y la adaptación de los tratamientos son esenciales para manejar los episodios y prevenir las recaídas.
En conclusión, el trastorno bipolar es una enfermedad mental compleja que involucra ciclos alternos de manía y depresión. Los diferentes tipos de trastorno bipolar tienen características particulares, pero todos comparten la fluctuación entre estos estados emocionales extremos. Aunque la causa exacta del trastorno aún no se comprende completamente, se sabe que tanto los factores biológicos como los ambientales juegan un papel crucial. El tratamiento eficaz del trastorno bipolar generalmente involucra una combinación de medicamentos y psicoterapia, y aunque el manejo de la enfermedad puede ser desafiante, muchas personas con trastorno bipolar pueden llevar una vida estable y satisfactoria con el tratamiento adecuado y el apoyo adecuado.
Trastornos de ansiedad: Características del trastorno de ansiedad generalizada, trastorno de pánico y fobias específicas
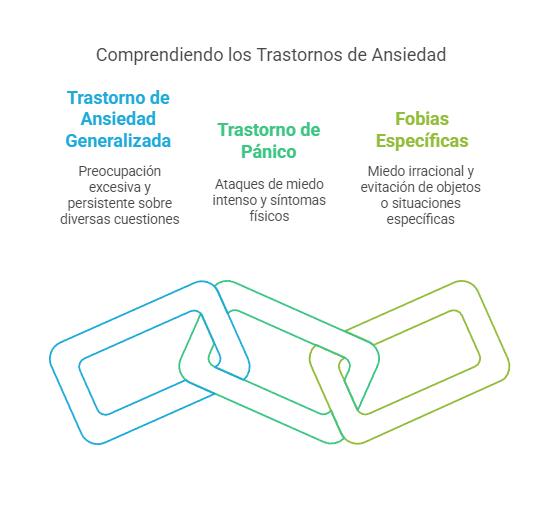
Los trastornos de ansiedad son un grupo de afecciones psicológicas caracterizadas por un sentimiento constante de miedo, nerviosismo o inquietud, que puede interferir significativamente con la vida diaria de la persona que los padece. La ansiedad es una respuesta normal ante situaciones estresantes, pero cuando se vuelve excesiva, constante y desproporcionada frente a la situación, puede convertirse en un trastorno que afecta tanto al bienestar físico como emocional. Entre los trastornos de ansiedad más comunes se encuentran el trastorno de ansiedad generalizada (TAG), el trastorno de pánico y las fobias específicas, cada uno con sus características particulares y un impacto considerable en la vida de los afectados.
El trastorno de ansiedad generalizada (TAG) se caracteriza por una preocupación excesiva y difícil de controlar sobre diversas situaciones cotidianas, incluso aquellas que en apariencia no tienen un riesgo real. Las personas que padecen TAG tienden a anticipar lo peor en todo momento, lo que genera un estado constante de tensión y nerviosismo. Los síntomas de este trastorno incluyen inquietud, fatiga, dificultad para concentrarse, irritabilidad, tensión muscular y problemas para dormir. A diferencia de otros trastornos de ansiedad, el TAG no está vinculado a una situación o evento específico, sino que se extiende a una variedad de aspectos de la vida, como el trabajo, la salud o las relaciones interpersonales.
Este trastorno puede ser debilitante debido a la constante preocupación y el miedo irracional que experimentan quienes lo padecen. La ansiedad que genera el TAG no suele estar relacionada con una amenaza inmediata o real, lo que hace que los pacientes se sientan atrapados en un ciclo de ansiedad constante. En muchos casos, la persona con TAG se siente incapaz de relajarse o disfrutar de las actividades cotidianas, lo que afecta su calidad de vida. El tratamiento del TAG generalmente involucra una combinación de psicoterapia, como la terapia cognitivo-conductual (TCC), y medicación, en particular los antidepresivos y ansiolíticos, que ayudan a controlar los síntomas.
Por otro lado, el trastorno de pánico se caracteriza por la aparición repentina y recurrente de ataques de pánico, que son episodios de miedo extremo y malestar físico que pueden ocurrir sin previo aviso. Durante un ataque de pánico, la persona experimenta síntomas intensos como dificultad para respirar, palpitaciones, sudoración excesiva, temblores, mareos y una sensación de pérdida de control. Los ataques de pánico pueden ser tan intensos que algunas personas creen que están sufriendo un ataque al corazón o que están a punto de morir. Aunque los ataques de pánico son cortos, generalmente duran entre 10 y 30 minutos, el miedo a que vuelvan a ocurrir puede llevar a la persona a evitar situaciones o lugares donde previamente haya experimentado un ataque, lo que puede limitar su vida social y laboral.
El trastorno de pánico puede evolucionar a lo largo del tiempo y llevar a la persona a desarrollar lo que se conoce como agorafobia, un trastorno en el que la persona evita lugares públicos o situaciones en las que teme no poder escapar si experimenta un ataque de pánico. Este ciclo de miedo y evitación puede ser debilitante, impidiendo a la persona llevar una vida normal. El tratamiento del trastorno de pánico generalmente incluye una combinación de terapia cognitivo-conductual y medicación, como los inhibidores selectivos de la recaptación de serotonina (ISRS), que ayudan a reducir la frecuencia e intensidad de los ataques.
Las fobias específicas son otro tipo común de trastorno de ansiedad. Se caracterizan por un miedo irracional y excesivo hacia un objeto o situación en particular, que a menudo no representa un peligro real. Las fobias más comunes incluyen el miedo a los animales (como las serpientes o arañas), el miedo a las alturas, el miedo a los espacios cerrados (claustrofobia) o el miedo a volar. Las personas con fobias específicas suelen evitar el objeto o situación que les provoca ansiedad, lo que puede limitar su capacidad para participar en actividades cotidianas o disfrutar de experiencias que, en principio, no deberían causarles temor. Aunque las fobias pueden ser muy debilitantes, el nivel de ansiedad generalmente solo se activa cuando la persona se enfrenta al objeto o situación temida.
El miedo que experimentan las personas con fobias específicas es desproporcionado en relación con el objeto o la situación que lo desencadena, y a menudo esta respuesta ansiosa persiste a lo largo del tiempo. El tratamiento de las fobias específicas generalmente incluye terapia de exposición, un tipo de psicoterapia que implica la exposición gradual y controlada a la fuente del miedo, lo que permite que la persona aprenda a manejar la ansiedad y a reducir su reacción emocional. También pueden utilizarse medicamentos ansiolíticos o antidepresivos para ayudar a controlar los síntomas de ansiedad.
Los trastornos de ansiedad no solo afectan la salud emocional, sino que también pueden tener consecuencias físicas, como dolores de cabeza, trastornos digestivos, trastornos del sueño y un sistema inmunológico debilitado. Esto hace que sea aún más importante abordar estos trastornos desde un enfoque integral, que no solo trate los síntomas emocionales, sino que también considere el impacto físico en el cuerpo. A pesar de la gravedad de los trastornos de ansiedad, muchos de los afectados pueden experimentar una mejora significativa con el tratamiento adecuado.
El diagnóstico de los trastornos de ansiedad se realiza generalmente a través de una evaluación clínica, que incluye una entrevista con el profesional de salud mental y, en algunos casos, cuestionarios o escalas diseñados para medir la gravedad de la ansiedad. Es importante destacar que, a pesar de la prevalencia de estos trastornos, muchas personas que los padecen no buscan ayuda debido al estigma asociado a las enfermedades mentales o a la falta de conciencia sobre los tratamientos disponibles.
En conclusión, los trastornos de ansiedad, como el trastorno de ansiedad generalizada, el trastorno de pánico y las fobias específicas, son afecciones comunes y debilitantes que afectan a millones de personas en todo el mundo. Cada uno de estos trastornos tiene características únicas, pero todos comparten un impacto significativo en la calidad de vida de quienes los padecen. Afortunadamente, el tratamiento para los trastornos de ansiedad, que incluye psicoterapia, medicación y apoyo social, ha demostrado ser eficaz para mejorar los síntomas y ayudar a las personas a llevar una vida plena y funcional. El diagnóstico temprano y el acceso a tratamientos adecuados son fundamentales para el manejo exitoso de estos trastornos.
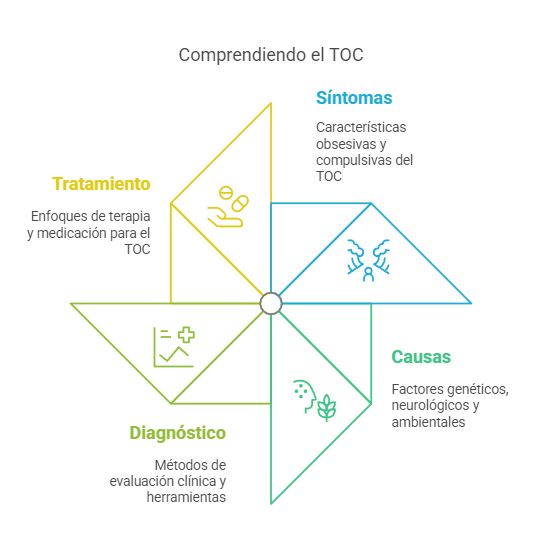
Trastorno obsesivo-compulsivo (TOC): Síntomas, manifestaciones clínicas y tratamientos más efectivos
El trastorno obsesivo-compulsivo (TOC) es un trastorno de ansiedad caracterizado por la presencia de obsesiones y compulsiones que pueden interferir significativamente en la vida cotidiana de las personas que lo padecen. Las obsesiones son pensamientos, imágenes o impulsos recurrentes y no deseados que provocan ansiedad o malestar, mientras que las compulsiones son conductas o rituales repetitivos que una persona siente que debe realizar para aliviar esa ansiedad o prevenir que algo negativo ocurra. El TOC es un trastorno crónico que puede variar en severidad, y si no se trata adecuadamente, puede afectar gravemente el funcionamiento social, laboral y personal de los individuos.
Uno de los aspectos centrales del TOC es la desconexión entre las obsesiones y las compulsiones. Las personas que padecen TOC generalmente son conscientes de que sus pensamientos y comportamientos son irracionales o excesivos, pero sienten que no pueden controlarlos. Este patrón de pensamiento repetitivo y la necesidad de realizar comportamientos compulsivos pueden generar una cantidad considerable de angustia emocional, pero el individuo sigue repitiendo los rituales para reducir la ansiedad que producen las obsesiones.
Las obsesiones en el TOC pueden ser de diversos tipos, pero a menudo incluyen miedos irracionales o pensamientos intrusivos que provocan un alto nivel de angustia. Algunos ejemplos comunes de obsesiones incluyen el temor a la contaminación, el miedo a hacer daño a otras personas, la preocupación por el orden y la simetría, o la duda persistente de que se ha olvidado algo importante. Estos pensamientos no deseados pueden ser extremadamente perturbadores, y la persona puede sentirse atrapada por ellos, ya que no pueden evitar que ocurran.
Las compulsiones, por otro lado, son comportamientos repetitivos que se realizan para mitigar o prevenir el malestar provocado por las obsesiones. Las personas con TOC a menudo sienten que deben realizar estos rituales para evitar una consecuencia negativa o para reducir la ansiedad generada por los pensamientos obsesivos. Las compulsiones más comunes incluyen el lavado excesivo de manos, la comprobación repetitiva de cerraduras o electrodomésticos, la necesidad de ordenar objetos de manera específica, o realizar ciertas acciones un número determinado de veces. Aunque estas conductas pueden proporcionar alivio temporal, no resuelven el problema subyacente, y la persona se ve atrapada en un ciclo interminable de obsesiones y compulsiones.
El TOC tiene un impacto significativo en la vida de quienes lo padecen. La persona que experimenta obsesiones y compulsiones puede dedicar horas al día a realizar rituales, lo que puede interferir en su capacidad para trabajar, estudiar o mantener relaciones sociales. Además, el malestar emocional asociado con el trastorno puede generar sentimientos de vergüenza, culpa o frustración, lo que puede llevar al aislamiento social y a la depresión. En algunos casos, el TOC puede empeorar con el tiempo, especialmente si no se busca ayuda profesional.
Aunque se desconoce la causa exacta del TOC, se cree que existen varios factores que contribuyen a su desarrollo. La genética juega un papel importante, ya que las personas que tienen familiares cercanos con TOC tienen un mayor riesgo de desarrollar el trastorno. Además, factores neurológicos como los desequilibrios en los neurotransmisores cerebrales, especialmente la serotonina, también están implicados. Investigaciones han sugerido que el TOC puede estar relacionado con disfunciones en ciertas áreas del cerebro que regulan los comportamientos repetitivos y la toma de decisiones. Por otro lado, factores ambientales, como experiencias traumáticas o eventos estresantes, también pueden contribuir al desarrollo del TOC o agravar los síntomas.
El diagnóstico del TOC se realiza generalmente a través de una evaluación clínica detallada, que incluye entrevistas con el paciente y sus familiares, así como cuestionarios específicos para evaluar la gravedad de las obsesiones y compulsiones. En algunos casos, el profesional de la salud mental puede utilizar herramientas adicionales, como las escala Yale-Brown de Obsesiones y Compulsiones (Y-BOCS), para medir la intensidad del trastorno y guiar el tratamiento. Dado que el TOC puede presentar síntomas similares a otros trastornos de ansiedad o trastornos obsesivo-compulsivos relacionados, es esencial realizar un diagnóstico preciso para desarrollar un plan de tratamiento adecuado.
El tratamiento del TOC generalmente involucra una combinación de psicoterapia y medicación, y la efectividad de ambos puede variar según la persona. El tratamiento más efectivo es una forma de terapia cognitivo-conductual (TCC) conocida como exposición y prevención de respuesta (ERP). En la ERP, se expone gradualmente al paciente a las situaciones que desencadenan sus obsesiones, mientras se les impide realizar las compulsiones. Esto ayuda a la persona a aprender que la ansiedad disminuye por sí sola, incluso sin realizar los rituales, lo que les permite romper el ciclo de obsesiones y compulsiones. La ERP ha demostrado ser eficaz para reducir los síntomas del TOC y mejorar la calidad de vida de las personas que padecen el trastorno.
Además de la TCC, el uso de medicación también es una parte importante del tratamiento del TOC. Los antidepresivos, especialmente los inhibidores selectivos de la recaptación de serotonina (ISRS), como la fluoxetina, la sertralina y la fluvoxamina, son comúnmente recetados para tratar el TOC. Estos medicamentos ayudan a aumentar los niveles de serotonina en el cerebro, lo que puede reducir los síntomas de las obsesiones y compulsiones. En algunos casos, si los ISRS no son efectivos, los antipsicóticos atípicos también pueden ser utilizados como complemento al tratamiento farmacológico. Los medicamentos pueden ayudar a controlar los síntomas, pero no suelen ser suficientes por sí solos, por lo que la terapia cognitivo-conductual sigue siendo una parte clave del tratamiento.
Además de la psicoterapia y la medicación, es importante que las personas con TOC reciban apoyo social y educativo. El trastorno puede causar un gran sufrimiento emocional, y el apoyo de familiares, amigos y grupos de apoyo puede ser vital para ayudar a la persona a sentirse comprendida y respaldada en su proceso de tratamiento. La psicoeducación sobre el trastorno y su tratamiento también es fundamental para reducir el estigma asociado con el TOC y fomentar una mayor comprensión entre aquellos que están cerca del paciente.
En conclusión, el trastorno obsesivo-compulsivo (TOC) es un trastorno complejo que involucra la presencia de obsesiones y compulsiones que interfieren significativamente en la vida cotidiana de las personas que lo padecen. Aunque la causa exacta del TOC no se comprende completamente, se cree que factores genéticos, neurológicos y ambientales juegan un papel importante en su desarrollo. El tratamiento del TOC suele ser multidisciplinario, con una combinación de terapia cognitivo-conductual, especialmente la exposición y prevención de respuesta, y medicamentos como los inhibidores selectivos de la recaptación de serotonina. A pesar de que el TOC puede ser un trastorno debilitante, el tratamiento adecuado puede ayudar a las personas a reducir los síntomas y llevar una vida funcional y satisfactoria.
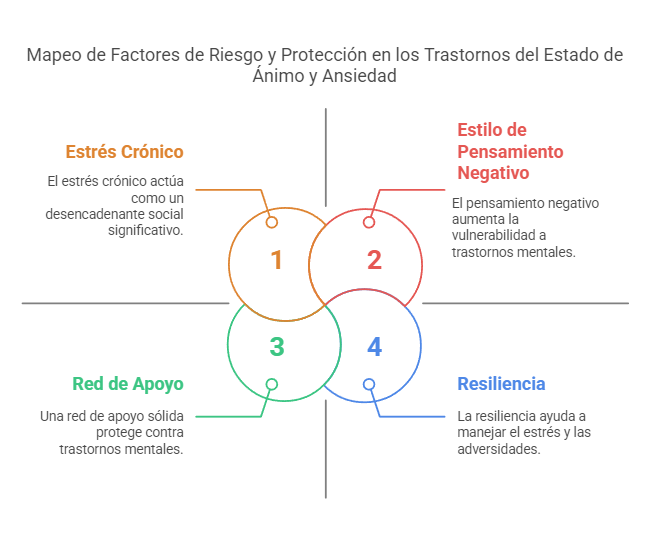
Factores de riesgo y protección en los trastornos del estado de ánimo y ansiedad: Influencia genética, social y psicológica
Los trastornos del estado de ánimo y ansiedad son dos de los trastornos mentales más comunes y prevalentes en la población mundial. Estos trastornos afectan no solo a la persona que los padece, sino también a su entorno social y familiar. La ansiedad y los trastornos del estado de ánimo, como la depresión y el trastorno bipolar, están influenciados por una variedad de factores que pueden aumentar o disminuir el riesgo de su aparición. Estos factores se pueden clasificar en tres áreas principales: genéticos, sociales y psicológicos.
Factores genéticos
La genética desempeña un papel significativo en el riesgo de desarrollar trastornos del estado de ánimo y ansiedad. La herencia genética es uno de los principales factores de riesgo, ya que los estudios han demostrado que las personas que tienen familiares cercanos con antecedentes de trastornos de ansiedad o del estado de ánimo tienen un mayor riesgo de desarrollar estos trastornos. Los trastornos de ansiedad, como el trastorno de ansiedad generalizada, el trastorno de pánico y las fobias específicas, son más comunes en las familias donde existe una predisposición genética. Esto sugiere que existe una base biológica para la vulnerabilidad al trastorno.
Los trastornos del estado de ánimo, como la depresión y el trastorno bipolar, también tienen un fuerte componente genético. Si uno de los padres o un hermano cercano padece estos trastornos, el riesgo de desarrollar una afección similar se incrementa. Se ha identificado que ciertos genes relacionados con los neurotransmisores como la serotonina, la dopamina y la noradrenalina pueden estar involucrados en la predisposición genética a estos trastornos. Las personas con variantes genéticas que afectan la regulación de estos neurotransmisores pueden ser más propensas a desarrollar trastornos del estado de ánimo o ansiedad en momentos de estrés o en circunstancias adversas.
Factores sociales
Los factores sociales son igualmente importantes en el desarrollo de trastornos del estado de ánimo y ansiedad. Estos factores están relacionados con el entorno en el que una persona crece, vive y mantiene sus interacciones sociales. El estrés crónico es uno de los factores sociales más poderosos que puede actuar como desencadenante de trastornos mentales. Las situaciones de vida estresantes, como problemas laborales, dificultades familiares o pérdidas significativas, pueden aumentar la vulnerabilidad a la ansiedad y la depresión. Las personas que han experimentado eventos traumáticos, como la violencia doméstica, abuso físico o emocional o desastres naturales, tienen un mayor riesgo de desarrollar trastornos del estado de ánimo y ansiedad.
Además, la soledad social y la falta de una red de apoyo adecuada son factores de riesgo importantes. Las personas que carecen de relaciones cercanas, de apoyo emocional o de una red de amigos y familiares en momentos difíciles son más vulnerables a experimentar sentimientos de desesperanza, tristeza o ansiedad. Las experiencias tempranas de desaprobación o rechazo social, así como la discriminación o el aislamiento social durante la infancia o la adolescencia, también pueden aumentar el riesgo de trastornos mentales en la edad adulta.
Por otro lado, existen factores protectores sociales que pueden mitigar el riesgo de desarrollar trastornos del estado de ánimo y ansiedad. El tener una red de apoyo sólida, que incluya amigos, familiares o incluso grupos comunitarios, puede actuar como un factor protector importante. Estas relaciones brindan apoyo emocional, seguridad y una sensación de pertenencia que ayudan a las personas a afrontar el estrés y los desafíos de la vida. La cohesión familiar y la existencia de relaciones interpersonales saludables también son elementos clave que promueven la estabilidad emocional y protegen contra el desarrollo de trastornos mentales.
Factores psicológicos
Los factores psicológicos son aquellos que están relacionados con el estilo de pensamiento, las habilidades de afrontamiento y las experiencias emocionales de una persona. Las personas que tienden a tener un estilo de pensamiento negativo, pesimista o catastrofista son más propensas a desarrollar trastornos del estado de ánimo y ansiedad. La rumiación (el proceso de pensar repetidamente en eventos o situaciones dolorosas) es un patrón cognitivo que está estrechamente relacionado con la depresión y la ansiedad. Las personas que rumiaron más durante episodios de estrés o dificultades emocionales tienen un riesgo mayor de desarrollar síntomas de depresión y ansiedad.
El estrés psicológico crónico, derivado de dificultades para gestionar emociones o de experiencias pasadas de trauma, también puede contribuir al desarrollo de estos trastornos. Las personas con una baja tolerancia al estrés o con habilidades de afrontamiento inadecuadas pueden experimentar mayor dificultad para manejar situaciones difíciles, lo que aumenta la probabilidad de experimentar ansiedad y depresión. Además, los individuos que han tenido experiencias tempranas de abuso o negligencia durante la infancia tienen un mayor riesgo de desarrollar trastornos del estado de ánimo, ya que estas experiencias pueden afectar el desarrollo emocional y cognitivo de la persona.
El sentimiento de impotencia o falta de control sobre la vida también juega un papel importante. Las personas que sienten que no tienen control sobre los eventos que ocurren en su vida o que se sienten indefensas ante el estrés o los desafíos pueden desarrollar trastornos de ansiedad o depresión. Este sentido de desesperanza es uno de los principales factores de riesgo en la depresión mayor, que puede surgir cuando una persona no cree que pueda mejorar su situación.
Por otro lado, existen factores psicológicos que actúan como factores protectores. La resiliencia, o la capacidad para recuperarse de las adversidades, es uno de los factores más importantes para la prevención de trastornos del estado de ánimo y ansiedad. Las personas resilientes tienen una mayor capacidad para afrontar el estrés de manera efectiva, encontrar soluciones a los problemas y mantener una visión positiva a pesar de las dificultades. Además, las personas con buenas habilidades sociales y una alta autoestima suelen tener una mayor capacidad para manejar el estrés y las emociones negativas, lo que reduce el riesgo de trastornos mentales.
Interacción entre los factores de riesgo y protección
Es importante destacar que no hay un solo factor que cause trastornos del estado de ánimo y ansiedad. Más bien, se trata de una interacción compleja entre la genética, los factores sociales y los factores psicológicos. Por ejemplo, una persona con una predisposición genética a la ansiedad o la depresión puede no desarrollar el trastorno a menos que se le presenten factores de estrés social, como la pérdida de un ser querido o problemas laborales. Del mismo modo, una persona que haya experimentado un trauma infantil puede estar más predispuesta a desarrollar trastornos mentales si también carece de apoyo social y tiene dificultades para manejar el estrés emocional.
Por otro lado, el entorno protector también puede jugar un papel crucial. El apoyo social, las relaciones de apego saludables y el desarrollo de habilidades de afrontamiento efectivas pueden reducir significativamente el riesgo de desarrollar trastornos del estado de ánimo y ansiedad, incluso en personas con una predisposición genética o antecedentes familiares de estos trastornos.
En conclusión, los trastornos del estado de ánimo y ansiedad son influenciados por una interacción compleja de factores genéticos, sociales y psicológicos. Los factores genéticos pueden aumentar la vulnerabilidad, mientras que los factores sociales y psicológicos pueden desencadenar o proteger contra el desarrollo de estos trastornos. Comprender estos factores es fundamental para el diagnóstico, tratamiento y prevención de los trastornos del estado de ánimo y ansiedad. La intervención temprana y el apoyo adecuado pueden ayudar a mitigar los riesgos y promover una mayor salud mental y bienestar en la población.
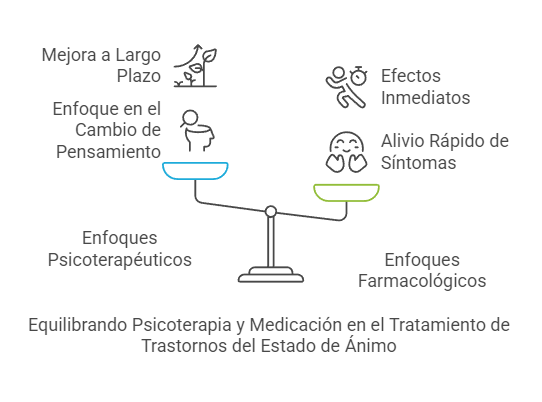
Tratamientos y abordajes terapéuticos: Enfoques psicoterapéuticos y farmacológicos para los trastornos del estado de ánimo y ansiedad
Los trastornos del estado de ánimo y ansiedad son afecciones mentales comunes que afectan significativamente la vida de quienes los padecen. Afortunadamente, existen diversas opciones terapéuticas, tanto psicoterapéuticas como farmacológicas, que han demostrado ser efectivas en el tratamiento de estos trastornos. El tratamiento adecuado depende de la naturaleza y gravedad del trastorno, así como de las características individuales del paciente, tales como su historia clínica, su entorno social y su capacidad de afrontamiento. En general, el tratamiento más eficaz para estos trastornos involucra un enfoque integrado que combine tanto intervenciones psicológicas como farmacológicas, con el objetivo de aliviar los síntomas, mejorar la calidad de vida y restaurar el funcionamiento social y laboral de los pacientes.
Enfoques psicoterapéuticos
La psicoterapia se ha consolidado como uno de los pilares en el tratamiento de los trastornos del estado de ánimo y ansiedad. Existen diferentes enfoques psicoterapéuticos, cada uno con sus particularidades y métodos de intervención, pero todos con el objetivo común de ayudar al paciente a entender y modificar sus patrones de pensamiento, emociones y comportamientos.
-
- Terapia Cognitivo-Conductual (TCC)
La Terapia Cognitivo-Conductual (TCC) es una de las terapias más estudiadas y utilizadas en el tratamiento de los trastornos del estado de ánimo y ansiedad, especialmente para la depresión, la ansiedad generalizada, el trastorno de pánico y las fobias. La TCC se basa en la idea de que los pensamientos distorsionados y las creencias irracionales juegan un papel fundamental en la aparición y el mantenimiento de los trastornos emocionales.
Durante el tratamiento, el terapeuta trabaja con el paciente para identificar y modificar patrones de pensamiento negativos, así como las conductas que refuerzan esos pensamientos. El objetivo de la TCC es ayudar a los pacientes a desarrollar una manera más realista y positiva de pensar, lo que, a su vez, les permite gestionar mejor sus emociones y comportamientos. Este enfoque es particularmente eficaz para la depresión, el trastorno de ansiedad generalizada, el trastorno obsesivo-compulsivo (TOC) y las fobias. -
- Terapia Interpersonal (TIP)
La Terapia Interpersonal (TIP) es un enfoque basado en la idea de que los trastornos del estado de ánimo, como la depresión, pueden estar estrechamente relacionados con las dificultades en las relaciones interpersonales y los cambios en los roles sociales. La TIP se centra en mejorar las habilidades sociales del paciente, resolver conflictos interpersonales y mejorar la comunicación. Además, la TIP aborda los trastornos emocionales en el contexto de las relaciones interpersonales y los eventos de vida significativos, como el duelo, los conflictos familiares o los cambios en las relaciones laborales.
Esta terapia ha mostrado ser efectiva en el tratamiento de la depresión mayor, especialmente en pacientes con dificultades significativas en sus relaciones sociales o familiares. -
- Terapia de Aceptación y Compromiso (ACT)
La Terapia de Aceptación y Compromiso (ACT) es un enfoque relativamente nuevo en la psicoterapia que tiene como objetivo ayudar a las personas a aceptar sus emociones y pensamientos, en lugar de luchar contra ellos. La ACT está basada en la idea de que la lucha constante contra pensamientos y emociones desagradables solo perpetúa el sufrimiento. En lugar de tratar de eliminar estos pensamientos y emociones, la ACT se enfoca en ayudar a los pacientes a comprometerse con comportamientos que estén alineados con sus valores y metas de vida.
Este enfoque ha mostrado resultados prometedores en el tratamiento de la ansiedad generalizada, el trastorno de pánico, la depresión y el trastorno obsesivo-compulsivo (TOC). -
- Terapia Psicoanalítica y Psicodinámica
La Terapia Psicoanalítica y Psicodinámica se enfoca en explorar los conflictos inconscientes, los recuerdos reprimidos y las experiencias tempranas que pueden haber contribuido al desarrollo de los trastornos emocionales. A través del análisis de los sueños, los recuerdos y las asociaciones libres, los terapeutas buscan ayudar a los pacientes a tomar conciencia de los problemas subyacentes que afectan su bienestar emocional.
Aunque la terapia psicodinámica puede ser más prolongada que la TCC, también ha demostrado ser efectiva en el tratamiento de la depresión y los trastornos de ansiedad, especialmente en aquellos pacientes que tienen una historia de trauma o conflictos emocionales no resueltos.
Enfoques farmacológicos
Además de la psicoterapia, los tratamientos farmacológicos son una herramienta crucial en el tratamiento de los trastornos del estado de ánimo y ansiedad, especialmente en casos más graves o cuando los síntomas no mejoran solo con terapia. Los medicamentos actúan sobre los neurotransmisores en el cerebro, que son sustancias químicas responsables de regular el estado de ánimo, la ansiedad y otros procesos emocionales y cognitivos.
- Antidepresivos
Los antidepresivos son comúnmente utilizados para tratar la depresión, el trastorno de ansiedad generalizada y otros trastornos emocionales. Existen varios tipos de antidepresivos, cada uno con diferentes mecanismos de acción:-
- Inhibidores selectivos de la recaptación de serotonina (ISRS): Los ISRS, como la fluoxetina, sertralina y citalopram, son ampliamente utilizados debido a su eficacia y menor riesgo de efectos secundarios en comparación con otros antidepresivos. Actúan aumentando los niveles de serotonina en el cerebro, un neurotransmisor relacionado con el estado de ánimo y las emociones.
- Inhibidores de la recaptación de serotonina y noradrenalina (IRSN): Medicamentos como la venlafaxina y la duloxetina actúan sobre dos neurotransmisores clave: la serotonina y la noradrenalina. Son útiles en el tratamiento tanto de la depresión como de los trastornos de ansiedad generalizada.
-
- Antidepresivos tricíclicos (ATC): Aunque menos utilizados en la actualidad debido a los efectos secundarios, los ATC, como la amitriptilina, siguen siendo efectivos en algunos casos de depresión y ansiedad.
-
Ansiolíticos
Los ansiolíticos son medicamentos utilizados para reducir la ansiedad. Uno de los más conocidos es el lorazepam, que pertenece a la clase de las benzodiacepinas. Estos medicamentos tienen un efecto calmante y relajante, y suelen utilizarse en situaciones de ansiedad aguda o durante episodios de pánico. Sin embargo, debido a su potencial de abuso y dependencia, su uso debe ser cuidadosamente monitoreado y generalmente es de corta duración. -
Estabilizadores del estado de ánimo
Los estabilizadores del estado de ánimo, como el litio y los anticonvulsivos (por ejemplo, la lamotrigina y el valproato), son fundamentales en el tratamiento del trastorno bipolar. Estos medicamentos ayudan a prevenir los ciclos maníacos y depresivos, estabilizando el estado de ánimo del paciente. El litio, en particular, es uno de los medicamentos más efectivos para el control de la manía y la prevención de recaídas en el trastorno bipolar. -
Antipsicóticos
En algunos casos de trastornos bipolares o trastornos de ansiedad graves, se pueden utilizar antipsicóticos atípicos, como la quetiapina o la olanzapina, para ayudar a controlar los síntomas de manía o psicosis. Aunque no se utilizan como tratamiento de primera línea, pueden ser efectivos en combinación con otros medicamentos.
Abordaje combinado
La combinación de psicoterapia y medicación es generalmente el enfoque más eficaz para tratar los trastornos del estado de ánimo y ansiedad. En muchos casos, los pacientes se benefician de la terapia para aprender nuevas habilidades de afrontamiento, resolver conflictos emocionales o mejorar sus relaciones interpersonales, mientras que los medicamentos ayudan a aliviar los síntomas más agudos, como la ansiedad o la depresión. Un tratamiento combinado puede ser especialmente útil en casos graves, o cuando los síntomas son persistentes y resistentes a un solo enfoque terapéutico.
El tratamiento de los trastornos del estado de ánimo y ansiedad debe ser personalizado, teniendo en cuenta las características individuales de cada paciente. Los enfoques psicoterapéuticos y farmacológicos desempeñan roles complementarios en el tratamiento de estos trastornos. La combinación de ambos, en un enfoque integral, aumenta las probabilidades de éxito y mejora la calidad de vida del paciente. A través de un manejo adecuado, los trastornos del estado de ánimo y ansiedad pueden ser controlados eficazmente, lo que permite a los pacientes llevar una vida plena y funcional.
La comprensión de los trastornos del estado de ánimo y de ansiedad ha avanzado considerablemente en las últimas décadas, destacando la importancia de una evaluación clínica detallada para el diagnóstico preciso y la elección del tratamiento más adecuado. Los trastornos depresivos, entre los cuales se incluyen la depresión mayor, la distimia y la depresión bipolar, tienen un impacto significativo en la vida de los individuos afectados. La depresión mayor, caracterizada por síntomas persistentes como la tristeza profunda, pérdida de interés por actividades cotidianas y fatiga excesiva, puede ser debilitante y afecta tanto el funcionamiento emocional como físico del paciente. Es esencial reconocer los factores que contribuyen a la aparición de la depresión, tales como predisposiciones genéticas, eventos estresantes en la vida, desequilibrios en los neurotransmisores y factores ambientales. Estos trastornos requieren de enfoques terapéuticos integrales que aborden tanto los síntomas como las causas subyacentes.
Por otro lado, el trastorno bipolar, que se caracteriza por la alternancia de episodios maníacos y depresivos, presenta una complejidad distinta en su diagnóstico y tratamiento. Los episodios maníacos, durante los cuales el paciente experimenta un aumento excesivo de energía, impulsividad y comportamientos de riesgo, son seguidos por los episodios depresivos, en los que la persona puede sentirse incapaz de realizar tareas simples debido a una profunda tristeza y desesperanza. Este ciclo puede variar en intensidad y frecuencia dependiendo del tipo de trastorno bipolar. Es crucial entender las diferencias entre el trastorno bipolar I, que implica episodios maníacos completos, y el trastorno bipolar II, que se caracteriza por episodios hipomaníacos menos intensos, ya que esto determina el tipo de tratamiento farmacológico y psicoterapéutico a seguir.
Los trastornos de ansiedad, por su parte, engloban una variedad de manifestaciones clínicas que pueden comprometer el bienestar y la calidad de vida de los pacientes. El trastorno de ansiedad generalizada (TAG) se caracteriza por una preocupación excesiva y persistente por situaciones cotidianas, como el trabajo o las relaciones personales. Las personas que padecen TAG a menudo tienen dificultades para controlar su ansiedad, lo que provoca síntomas físicos como tensión muscular, fatiga y dificultad para concentrarse. El trastorno de pánico, en el que los individuos experimentan ataques repentinos de miedo intenso acompañados de síntomas físicos graves como palpitaciones, sudoración y dificultad para respirar, también es común y puede limitar severamente la vida social y laboral. Por último, las fobias específicas, como el miedo irracional a animales, objetos o situaciones particulares, requieren intervenciones dirigidas a la desensibilización gradual y la reestructuración cognitiva para reducir la ansiedad asociada.
El trastorno obsesivo-compulsivo (TOC) es otro trastorno de ansiedad que implica la presencia de obsesiones (pensamientos intrusivos y no deseados) y compulsiones (conductas repetitivas realizadas para reducir la ansiedad). Los individuos con TOC experimentan una necesidad compulsiva de realizar rituales o comportamientos repetitivos, como el lavado excesivo de manos o la comprobación constante de objetos, lo que interfiere con su vida diaria. Aunque la prevalencia del TOC es relativamente baja en comparación con otros trastornos de ansiedad, su impacto en la calidad de vida de los pacientes es considerable. Los enfoques terapéuticos más efectivos para el TOC incluyen la terapia cognitivo-conductual (TCC), específicamente la técnica de exposición y prevención de respuesta, así como el uso de medicamentos como los inhibidores selectivos de la recaptación de serotonina (ISRS).
Es importante reconocer que los trastornos del estado de ánimo y ansiedad no son causados exclusivamente por factores biológicos o psicológicos aislados, sino que surgen de la interacción de múltiples factores de riesgo. La predisposición genética juega un papel fundamental, ya que las personas con antecedentes familiares de trastornos psiquiátricos tienen un riesgo mayor de desarrollar estos trastornos. Sin embargo, no solo los factores biológicos influyen, sino también los aspectos sociales y psicológicos. Las experiencias traumáticas en la infancia, como el abuso o la negligencia, pueden contribuir significativamente al desarrollo de trastornos del estado de ánimo y ansiedad en la adultez. Además, factores como el apoyo social y las redes de contención emocional actúan como factores protectores, ayudando a reducir el riesgo de desarrollar trastornos psiquiátricos.
Los enfoques terapéuticos para los trastornos del estado de ánimo y ansiedad son diversos y deben ser personalizados para cada paciente. Los tratamientos psicoterapéuticos, como la terapia cognitivo-conductual, son efectivos para abordar las distorsiones cognitivas y los patrones de pensamiento disfuncionales que perpetúan la ansiedad y la depresión. La TCC se enfoca en identificar y modificar los pensamientos automáticos negativos que alimentan la preocupación y el malestar emocional. Además, la terapia interpersonal (TIP) y la terapia de resolución de problemas también han demostrado ser útiles para mejorar las relaciones interpersonales y el manejo del estrés en individuos con trastornos de ánimo.
En cuanto a los tratamientos farmacológicos, los antidepresivos, como los inhibidores selectivos de la recaptación de serotonina (ISRS) y los inhibidores de la recaptación de serotonina-norepinefrina (IRSN), son comúnmente utilizados para tratar tanto la depresión como los trastornos de ansiedad. Estos medicamentos actúan modulando los niveles de neurotransmisores en el cerebro, lo que ayuda a reducir los síntomas emocionales y físicos asociados con estos trastornos. Los estabilizadores del ánimo, como el litio, son utilizados en el tratamiento del trastorno bipolar para prevenir los episodios maníacos y depresivos. Sin embargo, la farmacoterapia debe ser complementada con psicoterapia, ya que los efectos de los medicamentos por sí solos pueden no ser suficientes para lograr una recuperación completa.
Los pacientes con trastornos de ansiedad y depresión a menudo se benefician de un enfoque combinado, que incluye tanto intervenciones farmacológicas como psicoterapéuticas. La psicoterapia proporciona herramientas para afrontar el estrés, mejorar las habilidades de resolución de problemas y cambiar patrones de pensamiento disfuncionales, mientras que los medicamentos pueden aliviar los síntomas agudos y prevenir recaídas. La combinación de ambos enfoques ha demostrado ser más efectiva que cualquiera de ellos por separado, ofreciendo un tratamiento más integral y duradero.
Es fundamental también que los profesionales de la salud mental estén atentos a las comorbilidades que pueden acompañar a estos trastornos. La depresión y la ansiedad a menudo coexisten, lo que complica el diagnóstico y el tratamiento. Además, trastornos como el abuso de sustancias, trastornos alimentarios o trastornos de la personalidad pueden co-ocurrir, lo que requiere un tratamiento más complejo y coordinado. La identificación temprana de comorbilidades puede mejorar significativamente el pronóstico de los pacientes y evitar complicaciones a largo plazo.
En conclusión, los trastornos del estado de ánimo y ansiedad son condiciones psicológicas prevalentes que requieren una intervención multidimensional. La combinación de terapia psicológica, farmacoterapia y el manejo de factores de riesgo y protección juega un papel crucial en la mejora de la calidad de vida de los pacientes. Al proporcionar un tratamiento adecuado y personalizado, los profesionales de la salud mental pueden ayudar a los individuos a superar estos trastornos y recuperar su bienestar emocional y funcional.
No hay comentarios por ahora.
Compartir este contenido
Compartir enlace
Compartir en redes sociales
Compartir por correo electrónico
Please iniciar sesión para compartir esto Artículo por correo electrónico.